
Cada uno de nuestros pies tiene 26 huesos, 33 articulaciones y más de 100 tendones, músculos y ligamentos. Es más, los 52 huesos que constituyen los pies son un 25% de los huesos de todo el cuerpo. Además, se trata de una extremidad esencial en nuestro día a día, ya que nos permite caminar, realizar actividades y soporta nuestro peso.
Quizá por ello, son muchos los problemas de salud que pueden afectar a los pies y las lesiones en ellos suponen una causa importante de morbilidad, incapacidad e incluso mortalidad en algunos pacientes, como por ejemplo en los diabéticos.
En este sentido, nos encontramos con el pie diabético, una patología que puede costarle la vida a la persona, por lo que es esencial saber en qué consiste y cómo prevenirla.
¿Quieres saber más sobre el pie diabético? ¡Pues sigue leyendo! Te lo contamos todo en este artículo.
¿Qué es el pie diabético?
Según el Consenso Internacional sobre Pie del Diabético, el pie diabético es una infección, ulceración o destrucción de los tejidos profundos relacionados con alteraciones neurológicas y diferentes grados de enfermedad vascular periférica. Estas infecciones o ulceraciones se producen en las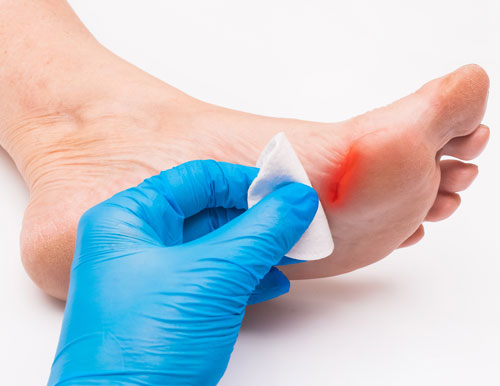 extremidades inferiores, es decir, en los pies.
extremidades inferiores, es decir, en los pies.
Generalmente, esta infección se produce en personas con diabetes mellitus que no han sido, o no están siendo, tratados correctamente. Esto quiere decir que no suele ocurrir en pacientes que tengan una diabetes controlada y que puede evitar mediante un correcto comportamiento del paciente.
Precisamente, la amputación de esta extremidad está vinculada a la inestabilidad postural en personas de edad avanzada con diabetes y, por eso, es fundamental un diagnóstico precoz y un tratamiento adecuado de dicha lesión, puede mantener la integridad del pie en la mayoría de los pacientes.
En datos, se calcula que el 15% de los pacientes con diabetes mellitus desarrollarán úlceras en sus extremidades inferiores. De ellos, el 85% sufrirá una amputación.
Clasificación de las lesiones del pie diabético
A la hora de hablar de la clasificación de las lesiones del pie diabético, debemos tener en cuenta de que estas lesiones pueden afectar a toda la anatomía del pie, tanto a los vasos sanguíneos como a los nervios, huesos y piel.
Así, el término pie diabético incluye tres componentes: angiopatía, neuropatía e infección y, aunque no necesariamente van a ser coexistentes y generalmente predomina uno de ellos, los tres suelen estar presentes en algún grado.
En este sentido, la interacción de las manifestaciones vasculares y neurológicas con la infección origina un amplio cuadro de lesiones, que van desde alteraciones isquémicas incipientes, úlceras y necrosis, que muchas veces van seguidas de amputación.
Por eso, a la hora de establecer la terapéutica adecuada, es fundamental determinar el grado de la lesión. En este sentido, se deben evaluar tres aspectos: la profundidad, la infección y la isquemia. Son varias las clasificaciones que existen sobre estas lesiones, pero una de las más conocidas, junto con la de Texas, es la de Meggitt-Wagner. Este establece seis grados de afectación del pie:

Como hemos dicho anteriormente, se pueden determinar tres tipos de úlceras: úlcera isquémica, úlcera venosa (estática) y úlcera neuropática.
La úlcera isquémica se produce, generalmente, por una insuficiencia arterial y se localiza en el tercio inferior de la pierna. Sus síntomas son dolor, cuando está en reposo, pie frío, ausencia de pulsos, cambio de color con la postura del pie, pérdida de vello del dorso del pie, engrosamiento de las uñas (onicogriposis) y mala cicatrización, entre otras.
Por otro lado, las úlceras venosas están provocadas por una insuficiencia venosa y se localizan en el tercio inferior de la pierna, en la cara interna. Este tipo de lesiones no son muy profundas, pero sí difíciles de curar y suelen presentar alteraciones en la piel que las rodea. Además, frecuentemente aparecen como una complicación de las varices. Entre sus síntomas se encuentran el edema, flebitis, eritema, descamación y prurito.
Por último, las úlceras neuropáticas están provocadas por una neuropatía y se encuentran situadas en la planta de los pies, en las zonas prominentes. Este tipo de úlcera afecta los nervios de la musculatura del pie, lo que da lugar a un adelgazamiento muscular y cambios en la configuración del pie: se crean nuevas zonas de presión, el hueso se hace frágil, pierde calcio y se deforma, dando lugar el pie cúbico diabético.
Los síntomas más habituales de este tipo de úlcera son sensación de quemazón o calambres, sensación de frialdad, hormigueo, entumecimiento, disminución de la sensibilidad al dolor y a la temperatura y disminución de la transpiración, lo que produce grietas y fisuras.
¿Qué tratamientos hay para cada lesión?
Para hablar del tratamiento, vamos a centrarnos, de nuevo, en la clasificación de Meggitt-Wagner, es decir, vamos a contaros qué tratamientos se pueden utilizar en cada grado de afectación del pie.
En primer lugar, en el grado 0, se puede encontrar la hiperqueratosis o grietas. Para ello, lo más eficaz es crema hidratante a base de lanolina después de lavarse y secarse correctamente los pies, al menos una o dos veces al día. También se puede usar vaselina salicílica, la utilización de la piedra pómez y antisépticos suaves, que no tiñan la piel.
Para las deformidades, se debe valorar la posibilidad de una prótesis de silicona o plantillas, y para la uña incarnata, se debe tener en cuenta que no hay que cortar las uñas, sino limarlas y el calzado no debe comprimir los dedos.
Por último, para la micosis o el pie de atleta, se suele tratar con antimicóticos tópicos y evitarse la humedad del pie.
 En el grado 1 se encuentran las úlceras superficiales. Aquí, lo más eficaz es el reposo absoluto del pie lesionado, al menos durante 3 o 4 semanas, y una limpieza diaria con suero fisiológico, manteniendo el pie medio húmedo. También se puede aplicar antisépticos locales suaves.
En el grado 1 se encuentran las úlceras superficiales. Aquí, lo más eficaz es el reposo absoluto del pie lesionado, al menos durante 3 o 4 semanas, y una limpieza diaria con suero fisiológico, manteniendo el pie medio húmedo. También se puede aplicar antisépticos locales suaves.
En el grado 2 nos encontramos la úlcera profunda, lo que supone el reposo absoluto del pie lesionado. No obstante, debe también sospecharse la posible existencia de infección y, para ello, nos tenemos que fijar en los signos locales, como crepitación, fetidez, profundidad, fístulas…
Además, se realizará un desbridamiento minucioso, eliminando los tejidos necróticos y la hiperqueratosis que, generalmente, cubre la herida. Se instaurará siempre un tratamiento antibiótico tras la toma de una muestra de exudado de la úlcera para cultivo y antibiograma.
Para las lesiones del grado 3, si el paciente tiene zona de celulitis, absceso u osteomielitis, o signos de sepsis, debe ser hospitalizado de forma urgente para un desbridamiento quirúrgico y un tratamiento con antibióticos que es vía parenteral. Algo parecido ocurre en el grado 4, donde, además de ser hospitalizado, deben estudiar la circulación periférica y valorar el tratamiento quirúrgico de la gangrena de un dedo o varios dedos.
Por último, en el grado 5, que corresponde a la gangrena del pie, el paciente debe ser hospitalizado para amputarle el miembro.
Algunos consejos de autocuidado
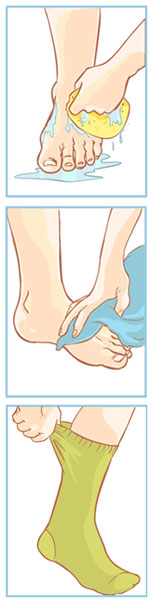 Por tanto, los pacientes con diabetes son propensos a desarrollar lesiones ulcerosas en los pies, cuya dificultad para curarse es bastante notoria. Por eso, es esencial una buena prevención y, para ello, a continuación, os damos algunos consejos de autocuidado.
Por tanto, los pacientes con diabetes son propensos a desarrollar lesiones ulcerosas en los pies, cuya dificultad para curarse es bastante notoria. Por eso, es esencial una buena prevención y, para ello, a continuación, os damos algunos consejos de autocuidado.
El cuidado correcto de los pies es esencial para evitar una gran cantidad de hospitalizaciones y amputaciones, por eso, lo más importante es lavarse los pies diariamente con agua y jabón neutro. Cabe destacar que el agua debe estar templada y no debes dejar los pies en remojo durante un largo rato, ya que pueden reblandecerse y levantarse fácilmente. Posteriormente, tienes que secarlos con una toalla de algodón, especialmente entre los dedos, para que no se queden húmedos y aparezcan hongos.
Otro de los consejos es que inspecciones tus pies con mucho detalle, tanto en el nivel del empeine y la planta del pie como en el dorso y entre los dedos. Además, fíjate también en si hay cambios de color o de temperatura o si aparece alguna callosidad (con la cual es conveniente acudir al podólogo). Usa crema hidratante para evitar la sequedad y córtate las uñas en línea recta para evitar que los bordes de las uñas penetren en los tejidos.
También debes procurar cambiarte diariamente los calcetines o medias y utilizar un calzado cómodo, de piel, para que el pie pueda transpirar adecuadamente. Y, obviamente, no utilizar siempre los mismos zapatos, ya que hay que dejar que estos también se aireen.
¿Qué ocurre cuando tengo una rozadura? En estos casos, hay que lavar la herida con agua y con jabón, secar suavemente con una gasa y aplicar un antiséptico incoloro. No se recomienda usar esparadrapo con adhesivo, ya que, al retirarlo, puede levantar la piel. Además, no se debe usar los zapatos que hayan provocado la rozadura hasta que esta no esté bien curada y no caminar descalzo, sobre todo en playas o piscinas.
Por último, aparte de caminar, hay una serie de ejercicios que nos pueden ayudar en el cuidado de los pies, incluso estando sentado. Por ejemplo:
- Estiramientos con una toalla o bufanda. Esta se pasa por debajo de la planta del pie y se estira suavemente con ambos brazos.
- Mover el pie de izquierda a derecha, de arriba abajo o en círculos.
- Mover los dedos de los pies.
- Levantar y bajar el talón del suelo.
 Llámanos
Llámanos
